Czy oddychanie przez usta wpływa na stan uzębienia?
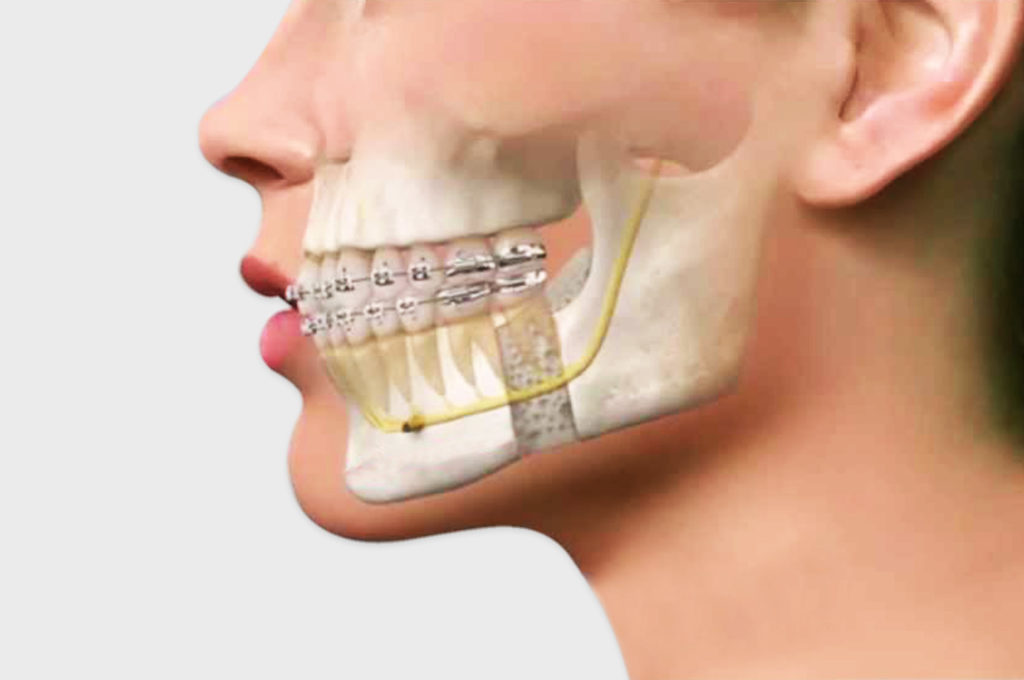
Najważniejszym życiowym procesem człowieka jest oddychanie. Bez niego już po 3 minutach bylibyśmy martwi. Oddychanie dostarcza nam niezbędną ilość tlenu do komórek. Choć pozornie tę czynność wykonujemy niejako automatycznie, to tak naprawdę sposób w jaki oddychamy jest kluczowy dla stanu zębów i twarzy, dlatego tak ważne jest, aby rodzice od najmłodszych lat wykształcili u swoich dzieci prawidłowe nawyki. Większość dzieci oddycha przez usta z przyzwyczajenia, co może powodować wiele poważnych dolegliwości. W naszym najnowszym artykule wyjaśnimy, dlaczego powinniście zwracać baczną uwagę, w jaki sposób wasza pociecha oddycha oraz jakie konsekwencje dla całego organizmu niosie ze sobą oddychanie przez usta? Dlaczego oddychanie przez usta jest niebezpieczne? Nawyk oddychania ustami może mieć fatalne skutki dla zgryzu dziecka i nie tylko. Oddychając przez usta zamiast przez nos, zostaje zakłócona równowaga mięśniowa jamy ustnej i język zaczyna pracować w inny sposób, napierając przy tym na zęby. Taki stan ma zasadniczy wpływ na to, jak maluch mówi, połyka jedzenie i w jaki sposób rozwijają się u niego struktury kostne twarzy. Nieprawidłowe oddychanie jest odpowiedzialne za wady zgryzu, np. tyłożuchwia, zgryzu otwartego lub krzyżowego, dysfunkcji stawu skroniowo- -żuchwowego, seplenienia, bezdechu sennego czy nawet zmiany rysów twarzy! Sposób oddychania ma znaczenie dla całego organizmu, nie tylko dla stanu uzębienia i wyglądu zębów. W przypadku dzieci kwestia ta jest o wiele bardziej złożona, bowiem jeśli wasz maluch oddycha przez większość czasu przez usta to może to być zły prognostyk na przyszłość. Gdy podczas wzrostu i rozwoju dziecka usta są często otwarte, to w dorosłym życiu możemy spodziewać się niezbyt proporcjonalnej twarzy z nieprawidłowym zgryzem. Bardzo często dochodzi do zaburzenia proporcji (długa twarz, wąskie łuki zębowe i krzywe zęby), ponadto maluch może mieć problem związany z częściową blokadą dróg oddechowych, co wiąże się z chrapaniem i bezdechami sennymi, a te, jak wiemy, są bardzo niebezpieczne dla zdrowia i życia. Close your mouth and save your life! – czyli zamknij buzię i ocal swoje życie! Przytoczony wcześniej cytat jest tytułem eseju pewnego amerykańskiego prawnika, artysty-malarza i podróżnika, który to na podstawie obserwacji plemion Indian doszedł do wniosku, że są oni w ogólnym pojęciu zdrowsi od białych (nazywał ich „black mouth”), z tego powodu, iż biali bardzo często mieli otwarte usta. Choć współcześnie ten prosty wniosek może śmieszyć, to jednak zwraca on naszą uwagę na zależność między oddychaniem a jakością naszego życia. Jeśli przyjrzycie się znajomym, bliskim czy waszym pociechom to zauważycie, iż być może wykonują oni swoje codzienne czynności z otwartą buzią. Co więcej, niektórzy nawet nie zdają sobie z tego sprawy, ponieważ czynność ta u zdecydowanej większości staje się nawykiem. Co może powodować oddychanie ustami? Takie zachowanie może być spowodowane różnymi czynnikami i nieprawidłowościami budowy anatomicznej. Wśród przyczyn wymienia się: m.in. przerośnięty migdałek gardłowy i/lub podniebienne, alergię, przewlekłe przeziębienia, nieżyt nosa, astmę, skrzywioną przegrodę nosową, deformacje szkieletowe, a także ankyloglosja, wrodzone zaburzenie rozwojowe w jamie ustnej, które polega na tym, że zbyt krótkie wędzidełko języka ogranicza jego ruchomość. Kolejnym powodem może być także dość powszechny u dzieci nawyk z dzieciństwa, a mianowicie ssanie kciuka oraz zbyt długie używanie smoczka. Jakie są skutki oddychania przez usta? Zęby Gdy oddychamy przez usta język pracuje inaczej, nienaturalnie. Jest to silny mięsień, więc gdy dziennie kilkaset razy napieramy nim na zęby podczas połykania, narażamy swój zgryz na konsekwencje m.in. na przemieszczanie się zębów, ich wychylanie, zaburzenia stawu skroniowo-żuchwowego, zgrzytanie zębami. Możemy się liczyć z wystąpieniem tzw. dziąsłowego uśmiechu oraz powstania wad zgryzu, często zaawansowanych takich jak zgryz otwarty, tyłozgryz, zgryz krzyżowy, tyłożuchwie. Osoby oddychające ustami mogą skarżyć się na większą suchość w jamie ustnej. Jeśli przez większość czasu mamy otwarte usta to zostaje zredukowana produkcja śliny, która stanowi barierę dla bakterii, chroni nasze błony śluzowe oraz zęby. Na skutek suchości może wystąpić także tendencja do przerostu i stanów zapalnych dziąseł, próchnicy, a także nieprzyjemny zapach z ust – jego występowanie najczęściej nie jest łączone ze sposobem oddychania. Aparat ortodontyczny Pacjenci, którzy zdecydowali się na leczenie ortodontyczne, a mają nawyk oddychania ustami powinni brać pod uwagę fakt, iż może ono dłużej potrwać i może być bardziej skomplikowane. Przerwy pomiędzy zębami będą trudniejsze do wyrównania, zaś po zdjęciu aparatu zęby mogą utrzymywać się w niestabilnej pozycji. Tym samym istnieje większe prawdopodobieństwo nawrotu wady zgryzu i konieczności wznowienia terapii ortodontycznej. Mowa Dzieci oddychające ustami najczęściej mogą mieć problemy z wadami wymowy, seplenieniem, niezdolnością do wymówienia „s” poprawnie. Ma to na wpływ trudność malucha z odzwyczajeniem się od nieprawidłowego odruchu przełykania, tzw. niemowlęcego, kiedy język oparty jest pomiędzy bezzębnymi wałami zębowymi. Dorosły natomiast to taki, w którym język podczas połykania opiera się o podniebienie, a szczęki są zwarte. Niemowlęcy typ połykania skutkuje przesuwaniem się języka do przodu w trakcie mówienia oraz połykania. Zaburzenia rysów twarzy Tak jak wcześniej wspominaliśmy, oddychanie przez usta wpływa także na wygląd rysów twarzy dziecka, a mianowicie zostają zaburzone proporcje i asymetrię, twarz będzie bardziej płaska, pociągła, kości policzkowe mniej wypukłe, opadające powieki i mniejsze napięcie dolnej części twarzy, opadnięcie dolnej wargi i skrócenie wargi górnej, zwężenie górnego łuku zębowego i podniebienia (np. tzw. podniebienie gotyckie), cofnięta żuchwa. Takie rysy twarzy, z czasem, gdy maluch stanie się dorosłym nie będą uznawane za atrakcyjne, co może stać się źródłem kompleksów i powodem niskiej samooceny. Sen i niedotlenienie Jeśli wasza pociecha oddycha ustami w dzień, to jest duże prawdopodobieństwo, że będzie też tak oddychała w nocy. Otwarte usta w kombinacji z niedrożnością dróg oddechowych mogą spowodować zaburzenia snu, bezdech senny oraz zmianę poziomu tlenu i dwutlenku węgla w krwioobiegu. Niedotlenienie mózgu bezpośrednio wpływa na obniżenie odporności, sprzyja nadwadze, zaburza pracę układu trawienia, a także zdolność uczenia się i koncentracji, co będzie widoczne w postaci kłopotów w szkole – może mieć to również związek z rozwojem ADD i ADHD. U dorosłych, jeśli oddychają ustami, braki tlenu przełożą się na przewlekłe zmęczenie, dekoncentrację, zamglenie umysłowe, problemy z pamięcią, wyższe ciśnienie czy nawet schorzenia kardiologiczne. Ponadto, poszkodowany może być nawet nasz kręgosłup, ponieważ oddychanie przez usta wpływa na nieprawidłową postawę – głowa przechylona jest do przodu, zaś ramiona przygarbione i opadnięte. Jak pomóc dziecku oddychającemu przez usta? Aby wyeliminować problem, przede wszystkim należy zdiagnozować przyczynę, dlaczego wasza